La diabetes Mellitus es un complejo síndrome de desorden metabólico que cursa con elevación de la glucosa sanguínea. Es el resultado de una deficiencia absoluta de secreción de la insulina o de una combinación de resistencia a la insulina e inadecuada secreción de esta. La diabetes no es una enfermedad que impida el tratamiento odontológico de los pacientes, de hecho, estos requieren atención odontológica con la finalidad de preservar la salud del aparato estomatognático y la homeostasia entre la enfermedad y el paciente, porque las infecciones odontogénicas pueden afectar gravemente el estado de salud y la comodidad del enfermo.
Los factores de riesgo para la diabetes tipo son: edad avanzada, antecedentes familiares, etnicidad, exceso de peso, elevada presión arterial, inactividad física y tabaquismo.
Existen muchos pacientes con diabetes no se diagnostican, por esto el odontólogo debe estar alerta para detectar los signos y síntomas de diabetes en sus pacientes: sed excesiva, orina frecuente y fatiga, pérdida de peso, cicatrización lenta, piel seca con prurito, cosquilleo o adormecimiento de los pies y visión borrosa.
Las complicaciones orales pueden incluir gingivitis, enfermedad periodontal, disfunción de la glándula salival y xerostomía, susceptibilidad a infección oral, síndrome de boca ardiente, y alteraciones en el gusto.
 Para tratar pacientes diabéticos se debe realizar una historia clínica detallada incluyendo medicaciones recibidas, grado de control de glucemia y complicaciones sistémicas. Debido a que el riesgo de complicaciones orales aumenta a medida que disminuye el control de la glucemia, es esencial controlarla para evitar complicaciones y manejar la salud oral.
Para tratar pacientes diabéticos se debe realizar una historia clínica detallada incluyendo medicaciones recibidas, grado de control de glucemia y complicaciones sistémicas. Debido a que el riesgo de complicaciones orales aumenta a medida que disminuye el control de la glucemia, es esencial controlarla para evitar complicaciones y manejar la salud oral.
Los pacientes con diabetes bien controlada y sin complicaciones se pueden tratar de manera similar a los pacientes odontológicos sin diabetes, pero los pacientes con diabetes mal controlada pueden requerir atención especial.
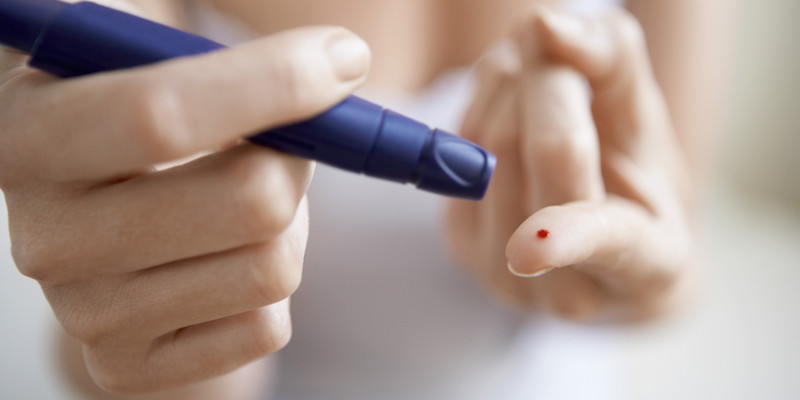
Antes de tratar a un paciente con complicaciones diabéticas, el odontólogo deberá consultar al médico de su paciente, particularmente si se está considerando una cirugía. Antes, durante y después de la cirugía, se deberá monitorear la glucosa en sangre con un glucómetro para evitar un shock insulínico (hipoglucemia profunda) o cetoacidosis con hiperglucemia grave.
La complicación oral más común de la diabetes es la mayor susceptibilidad a enfermedad periodontal. El riesgo de enfermedad periodontal es aproximadamente tres veces más elevado en pacientes con diabetes tipo 2 que en aquellos que no la padecen. La probabilidad de que un paciente desarrolle enfermedad periodontal grave aumenta a medida que aumenta el tiempo con diabetes. La enfermedad periodontal es más extensa y grave en pacientes con diabetes tipo 1 que no mantienen un control riguroso de la glucemia.
Debido a la mayor prevalencia de enfermedad periodontal en pacientes diabéticos y su impacto en el control de glucemia, se debe hacer hincapié en el tratamiento periodontal preventivo. Si se desarrolla la enfermedad periodontal, se recomienda desbridamiento no quirúrgico y terapia antibiótica.
Los mismos mecanismos que llevan a una mayor infección periodontal en pacientes diabéticos pueden aumentar la susceptibilidad a las infecciones orales agudas bacterianas, virales o fúngicas. Se puede reducir el impacto de infecciones orales agudas mediante el control adecuado de glucemia. Se deben tratar las enfermedades virales lo más tempranamente posible.
 Se puede considerar el aciclovir oral para uso terapéutico y profiláctico cuando aparecen episodios recurrentes del virus herpes simplex, si bien se deberá evitar en pacientes con insuficiencia renal debido a su potencial nefrotoxicidad. La candidiasis se puede tratar con agentes antimicóticos tópicos o sistémicos; algunos agentes, como las pastillas de clotrimazol, tienen un elevado contenido de azúcar y se deben evitar en pacientes diabéticos.
Se puede considerar el aciclovir oral para uso terapéutico y profiláctico cuando aparecen episodios recurrentes del virus herpes simplex, si bien se deberá evitar en pacientes con insuficiencia renal debido a su potencial nefrotoxicidad. La candidiasis se puede tratar con agentes antimicóticos tópicos o sistémicos; algunos agentes, como las pastillas de clotrimazol, tienen un elevado contenido de azúcar y se deben evitar en pacientes diabéticos.
La sequedad bucal o xerostomía, puede surgir debido a una disfunción de las glándulas salivales, exceso de orina, un problema metabólico o endocrino de base, o el uso de medicación que produce sequedad en la boca como efecto colateral. Las consecuencias incluyen mayor susceptibilidad a caries dentales e infección por cándida, úlceras, descamación y lengua inflamada. La xerostomía se puede tratar con el uso local de estimulantes. Un enjuague bucal con flúor puede ayudar a reducir las caries en pacientes con xerostomía.
Otra complicación puede ser el síndrome de boca ardiente, esta involucra dolor o sensación de ardor. La causa del síndrome de boca ardiente no es clara, pero se puede relacionar con disfunción salival, candidiasis o anormalidades neurológicas como depresión. El síndrome de boca ardiente se puede resolver después de controlar el azúcar en sangre, o después del tratamiento para xerostomía y candidiasis.
El paciente diabético es susceptible de padecer infecciones bacterianas y virales que pueden generar resistencia a la insulina y agravar el control de la enfermedad, por lo que es importante que reciban atención odontológica de calidad. El control de la glucemia es clave para prevenir y controlar las complicaciones de la diabetes. Los profesionales de la salud oral pueden contribuir al control de la glucemia a través del manejo periodontal, asesoramiento sobre estilo de vida sana e higiene oral, y derivación al médico clínico de pacientes sospechosos de presentar diabetes.






Comentarios